福島医科大など論文、「様々なリスクへのバランスよい対応」が重要
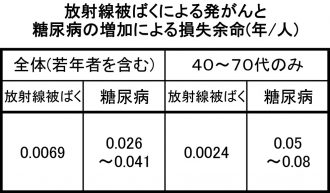 村上道夫福島県立医科大学准教授、坪倉正治南相馬市立総合病院医師らの研究グループは9月28日、 福島第一原子力発電所事故後の被災地住民の健康リスクに関する研究報告を、オンライン英文科学誌「プロスワン」(PLOS ONE)に発表した。本研究では、生活習慣病としての糖尿病の増加によるリスクを過小に、放射線被ばくによる発がんリスクを過大に評価し、集団で見た際にどのくらい平均余命が縮まるかを表す「損失余命」で両者を比較した。それによると、40~70歳代で、糖尿病の増加による損失余命が、放射線被ばくの約30倍と推定されたことなどから、「様々なリスクへのバランスよい対応が、今後の被災者の健康状態改善のために重要」と指摘している。
村上道夫福島県立医科大学准教授、坪倉正治南相馬市立総合病院医師らの研究グループは9月28日、 福島第一原子力発電所事故後の被災地住民の健康リスクに関する研究報告を、オンライン英文科学誌「プロスワン」(PLOS ONE)に発表した。本研究では、生活習慣病としての糖尿病の増加によるリスクを過小に、放射線被ばくによる発がんリスクを過大に評価し、集団で見た際にどのくらい平均余命が縮まるかを表す「損失余命」で両者を比較した。それによると、40~70歳代で、糖尿病の増加による損失余命が、放射線被ばくの約30倍と推定されたことなどから、「様々なリスクへのバランスよい対応が、今後の被災者の健康状態改善のために重要」と指摘している。
同研究グループは、「糖尿病は、全国的には震災前後で有病率に大きな変化がないにもかかわらず、避難者を中心に震災後の有病率の有意な増加が報告されている」ことを憂慮し、南相馬市および相馬市の住民を対象に健康リスクに関する評価を行った。放射線被ばくによる発がんリスクに伴う損失余命の計算には、広島・長崎の原爆生存者の疫学データに基づくモデルと厚生労働省発表の生命表を用い、リスクを実際より過大評価する方法をとっている。一方、糖尿病によるリスクについては、2008~14年までの両市の健康診断データを参照した上で、震災後、震災がない場合と比べた有病率の増加が維持される年数などにより、3つのシナリオを設定し解析を行った。
評価の結果、40~70歳代の住民全体でみると、放射線被ばくに伴う発がんによる損失余命は0.0024年なのに対し、糖尿病の増加に伴う損失余命は最も厳しいシナリオ3(震災後に生じた各年代での有病率増加が10年間維持されるケース)で0.08年と約33倍だった。また、若年層では、糖尿病が少なく、放射線被ばくによる発がんリスクは高くなるため、30歳代以下も含めた住民全体でみた場合は、放射線被ばくに伴う発がんによる損失余命は0.0069年なのに対し、糖尿病の増加に伴う損失余命(シナリオ3)は0.041年と5.9倍となった。
本研究では、放射線被ばく対策と糖尿病対策に関する費用対効果について、「単位生存年延長費用」という手法を用いた比較も行っており、今回の研究報告を通じて、「単一のリスクのみを考慮するのではなく、様々なリスクを想定し理解し備えることが人々を守る上で不可欠」と提唱している。

坪倉医師
なお、村上教授、坪倉医師らは、原子力災害に伴う心理的ストレスのリスクに関する論文も発表している。